По результатам бронхопровокационного тестирования все обследуемые были разделены на две группы (табл. 4). В первую группу (22 человека) вошли лица с высокой реактивностью дыхательных путей, отреагировавшие на ингаляцию тумана дистиллированной воды бронхоконстрикцией.
Таблица 4. Результаты проведенного обследования (X±m)
| Группа | П25, % | П50, % | П75, % | AI, мкм | AII, мкм | ReП25, % | ReП50, % | ReП75, % | КВ |
| 1-ая (n=22) |
92,9 ±4,36 |
101,2 ±5,34 |
113,3 ±8,48 |
30,6 ±0,72 |
21,6 ±0,79 |
-11,7**W ±2,09 |
-17,2**W ±2,37 |
-19,7**W ±2,73 |
5,06*W ±0,46 |
| 2-ая (n=42) |
89,9 ±2,71 |
97,3 ±4,15 |
110,9 ±7,08 |
29,9 ±0,87 |
20,8 ±0,64 |
-0,98 ±1,35 |
-1,45 ±1,46 |
6,6 ±4,2 |
6,14 ±0,58 |
** W — p<0,01, * W — p<0,05 — достоверность различия по тесту Уилкок-сона: 1-я группа в сравнении со 2-й.
Причем у 7 из 22 обследованных отмечались отчетливые клинические симптомы бронхоконстрикции: сухой надсадный кашель, свистящие хрипы, выявленные при аускультации. У одного обследуемого — подростка 15 лет в процессе проведения бронхопровокационного теста развился легкий приступ затрудненного дыхания. После ингаляции одной дозы беротека у него исчезли все симптомы, и полностью восстановились показатели ФВД, динамика которых была следующей: исходно П25 — 101%, П50 — 109%, П75 — 99%; после бронхопровокационного теста П25 — 60%, П50 — 54%, П75 — 41%; через 20 мин после ингаляции беротека П25 — 102%, П50 — 108%, П75 — 99%.
Во вторую группу (42 человека) вошли обследуемые, не отреагировавшие достоверно на ингаляцию тумана дистиллированной воды. Как видно из представленных данных, по исходным показателям ФВД и состоянию микроциркуляции эти группы существенно не различались. ИНТЕРЕСНЫМ ОКАЗАЛСЯ ТОТ ФАКТ, ЧТО СТЕПЕНЬ СИНУСОВОЙ АРИТМИИ У ЛИЦ С ВЫСОКОЙ РЕАКТИВНОСТЬЮ ДЫХАТЕЛЬНЫХ ПУТЕЙ БЫЛА ДОСТОВЕРНО НИЖЕ (P<0,05) ПО СРАВНЕНИЮ С ТЕМИ, КТО НЕ ОТРЕАГИРОВАЛ НА БРОНХОПРОВОКАЦИЮ.
Корреляционный анализ полученных данных в первой группе (табл. 5) выявил наличие прямой корреляции между показателями потока выдыхаемого воздуха на уровне средних и мелких бронхов с диаметром артериол первого и второго порядка.
Таблица 5. Результаты корреляционного анализа в группе подростков
с высокой реактивностью бронхиального дерева
| Показатели | П25 | П50 | П75 | ReП25 | ReП50 | ReП75 |
| AI | — | 0,544 <0,01 |
0,454 <0,05 |
0,368 <0,05 |
0,534 <0,01 |
— |
| AII | — | 0,344 <0,05 |
— | — | 0,344 <0,05 |
— |
| КВ | — | — | — | — | -0,356 <0,05 |
-0,359 1 <0,05 2 |
1 — величина коэффициента корреляции; 2 — достоверность.
Прямая корреляционная связь выявлена также между состоянием микроциркуляторного русла (АI, АII) и выраженностью бронхоконстрикторного ответа крупных и средних бронхов на провокационный тест с ингаляцией тумана дистиллированной воды. В этой же группе обследованных выявлена прямая корреляционная связь между абсолютной величиной бронхоконстрикторного ответа средних и мелких бронхов и степенью синусовой аритмии, что свидетельствует о наличии вагусного влияния на результат реакции не неблагоприятные внешние воздействия.
Во второй группе обследованных, не отреагировавших достоверно на бронхопровокационный тест, корреляционной связи между состоянием микроциркуляции, показателями вентиляции и реактивностью бронхиального дерева не выявлено. У них выявлена отрицательная корреляционная связь (r=-0,340, p<0,05) между величиной потока выдыхаемого воздуха на уровне крупных бронхов (П25) и степенью синусовой аритмии, что отражает естественную физиологическую связь между вагусной активностью и тонусом бронхиального дерева.
Таким образом, влияние вагусной активности совершенно различно проявляется у лиц с повышенной и нормальной реактивностью бронхиального дерева. В первом случае — это усугубление бронхоконстрикторного действия неблагоприятных внешних факторов, а во втором — регуляторное влияние на тонус крупных бронхов. Тот факт, что степень синусовой аритмии в первой группе достоверно ниже, чем во второй, объясняется, по-видимому, тем, что в патогенезе гиперреактивности дыхательных путей имеет значение не абсолютное, а относительное преобладание парасимпатической (вагусной) активности, вследствие снижения симпатического (адренергического) влияния. Поскольку состояние микроциркуляторного русла (особенно его артериолярного звена) в значительной мере определяется альфа-стимулирующим действием адреналина, становится понятной взаимосвязь адренергической активности с гиперреактивностью бронхиального дерева.
3. 1. Гиперреактивность и теория Сцентивани
Итак, у 1/3 обследуемых бронхопровокационный тест вызвал выраженный спазм бронхов, зарегистрированный компьютерным спироанализатором. Причем у некоторых обследованных симптомы спазма проявлялись сухим надсадным кашлем, свистящими хрипами в легких при их прослушивании и даже незначительным затруднением дыхания. СЛЕДУЕТ ОСОБО ПОДЧЕРКНУТЬ, ЧТО КЛИНИЧЕСКИ ЭТИ СУБЪЕКТЫ СЧИТАЛИСЬ АБСОЛЮТНО ЗДОРОВЫМИ, НЕ СТРАДАЛИ НИКАКИМИ БРОНХОЛЕГОЧНЫМИ ЗАБОЛЕВАНИЯМИ И НИКОГДА НЕ ПРЕДЪЯВЛЯЛИ НА НИХ ЖАЛОБ.
У 2/3 обследованных воздействие тумана на легкие прошло бессимптомно и не вызвало достоверного изменения проходимости бронхов. Это видно из табл. 4, а также из представленной диаграммы (рис. 5).
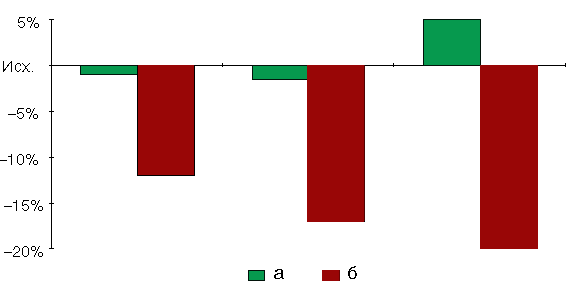
Рис. 5. Результаты бронхопровокационного теста у здоровых лиц:
а — субъекты с нормальной реактивностью; б — субъекты с повышенной реактивностью: падение проходимости бронхов на уровне крупных (П25), средних (П50) и мелких (П75) ветвей соответственно от исходного уровня (100%)
Как уже подчеркивалось, корреляционный анализ показал, что существует четкая связь между степенью гиперреактивности бронхиального дерева и выраженностью синусовой аритмии, а значит, и активностью блуждающего нерва (вагусной активностью). Но, как оказалось, главное в полученных результатах заключается в том, что СТЕПЕНЬ СИНУСОВОЙ АРИТМИИ У ЛИЦ С ПОВЫШЕННОЙ РЕАКТИВНОСТЬЮ БРОНХИАЛЬНОГО ДЕРЕВА БЫЛА ДОСТОВЕРНО НИЖЕ (!), ЧЕМ У ТЕХ, КТО ВООБЩЕ НИКАК НЕ ОТРЕАГИРОВАЛ НА БРОНХОПРОВОКАЦИОННЫЙ ТЕСТ С АЭРОЗОЛЕМ ТУМАНА ДИСТИЛЛИРОВАННОЙ ВОДЫ.
А ЭТО ЗНАЧИТ, ЧТО ДЛЯ ПЕРВИЧНОЙ ГИПЕРРЕАКТИВНОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ ИМЕЕТ ЗНАЧЕНИЕ НЕ АБСОЛЮТНОЕ, А ОТНОСИТЕЛЬНОЕ ПРЕОБЛАДАНИЕ ВАГУСНОЙ АКТИВНОСТИ, ЧТО МОЖЕТ НАБЛЮДАТЬСЯ ТОЛЬКО ПРИ ПОНИЖЕНИИ АДРЕНЕРГИЧЕСКОЙ АКТИВНОСТИ И, В ЧАСТНОСТИ, ФУНКЦИИ БЕТА-2-РЕЦЕПТОРОВ.
Сцентивани оказался прав в том, что снижение активности бета-2-рецепторов имеет какое-то отношение к астме [30]. Конечно, он заблуждался, считая это причиной болезни, ибо это только фактор, определяющий наличие наследственной предрасположенности к гиперреактивности бронхиального дерева, которая может привести к астме, а может — и нет. Но, тем не менее, надо отдать должное его научной интуиции. Заканчивая обсуждение этого вопроса, следует еще раз подчеркнуть, что первичную (наследственную) гиперреактивность бронхов у здоровых не следует смешивать со вторичной (приобретенной), проявляющейся на фоне прогрессирования хронического эозинофильного воспаления у больных астмой.
Итак, повышенная реактивность дыхательных путей, являющаяся неблагоприятным наследственным фактором, встречается у трети здоровых субъектов и может быть выявлена с помощью провокационного теста с туманом дистиллированной воды. Имеют ли полученные данные практическое значение? Во-первых, использование этого теста у здоровых позволяет выявлять лиц с повышенной реактивностью дыхательных путей, составляющих группу риска по бронхиальной астме. И во-вторых, наличие взаимосвязи бронхоконстрикторного ответа с состоянием микроциркуляторного русла определяет необходимость разработки профилактических мер в этой группе в периоды эпидемий респираторных инфекций. Это связано с тем, что острое воспаление и отек слизистой вследствие расширения микрососудов и экссудации из их просвета в сочетании с неадекватным ответом дыхательных путей на внешние воздействия могут стать основой для формирования бронхиальной обструкции, связанной со спазмом бронхиальной мускулатуры. А при наличии свершившегося факта — перехода с Th1- на Th2-хелперный путь иммунного ответа — формированием эозинофильного воспаления, а вместе с ним и астмы.
3. 2. Какова же потенциальная частота астмы и атопии?
Возникает закономерный вопрос: а какова теоретически мак-симальная частота заболеваемости астмой среди общей популяции населения? Этот вопрос является далеко не праздным: в начале XX века заболеваемость, по данным разных авторов, не превышала 0,1-1% от общей численности населения. В настоящее время ситуация коренным образом изменилась: уровень заболеваемости, по официальным данным, оценивается в России цифрой не ниже 10%, а среди детей уже в 1998 г. доходил до 15%. В западных странах эти показатели еще выше, в чем можно убедиться еще раз посмотрев на результаты эпидемиологических исследований, представленных в докладе GINA 2002 (см. табл. 1 и рис. 1).
Максимальный уровень наличия в популяции симптомов астмы доходит до 30% (см. рис. 1), что совпадает с нашими данными о частоте первичной гиперреактивности дыхательных путей. В этой связи следует предполагать, что уровень заболеваемости бронхиальной астмой в мире существенно не превысит сегодняшних значений, доходящих в отдельных странах до 30%. А вот частота атопии, может вырасти гораздо больше. Для иллюстрации приведем данные двадцатилетней давности [31] (табл. 6) о частоте положительных кожных тестов на аллергию среди здоровых людей.
Таблица 6. Частота положительных кожных тестов на аллергены у здоровых субъектов
| Аллергены | Частота положительных кожных тестов, % |
| Пыльца трав Пыльца деревьев Шерсть кошки Шерсть собаки Шерсть лошади Клещ домашней пыли |
34 8 34 20 12 30–32 |
И если предположить, что частота кандидоносительства возросла за эти годы, то и возросло как, количество страдающих от аллергии людей, так и случаев аллергии, протекающей без симптомов. Поэтому при непрерывно растущем инфицировании людей дрожжеподобными грибами рода Candida частота атопии (в зависимости от темпов колонизации грибов) в человеческой популяции может достигнуть любого уровня. Но эту ситуацию можно изменить санитарно-гигиеническими мероприятиями, что, собственно, является предметом отдельного исследования.